Как себе помочь
О восстановлении поджелудочной железы при хроническом панкреатите задумывается любой пациент, столкнувшийся с неприятностью. Прежде необходимо подумать над стилем жизни. Отказаться от вредных привычек никогда не поздно. Поступок позволит излечить больной орган и оказать организму неоценимую помощь. Исключительно усилиями докторов, прописывающих лекарства, полное излечение невозможно. Для снятия боли применяют спазмолитики, для подавления секреции используют антацидные препараты. Улучшить пищеварение помогают ферменты.
Лекарственные препараты нельзя пить постоянно, орган может «забыть» о природных функциях. После устранения острой боли врачи рекомендуют пройти профилактику в санаторных учреждениях. Санаторий лучше выбрать гастроэнтерологического профиля.
Потребуется строго отнестись к принимаемой пище: запеченные или приготовленные на пару блюда безопасны. Кушать придётся по дробной системе пять раз в день. Принимать воду советуют минеральную в подогретом виде. Не стоит пить газированную воду.
Долго ли длится лечение
Сколько лечится панкреатит, докторам неизвестно. Вмешательство врачей ограничено по времени. Полностью излечиться от заболевания человек сможет, соблюдая предписанный образ жизни.
Виды заболевания
Наряду с хроническим специалисты различают наследственный панкреатит. Признаки схожи с хроническим, но главное отличие заключается в молодом возрасте больного. Природа возникновения – наследственная. Болеют подобным видом 5 процентов от общего числа больных.
Иной вид заболевания – послеоперационный панкреатит. Возникает в результате операционных вмешательств в органы брюшной полости. Если имеется угроза возникновения указанного панкреатита, часто назначается препарат контрикал. Лекарство получают из лёгких рогатого скота.
Воспаление поджелудочной железы имеет немало последствий. Сложнейшая разновидность – панкреонекроз. Часть поджелудочной железы либо орган целиком отмирает. Некроз возникает в результате работы химических соединений – ферменты, вырабатываемые поджелудочной железой, растворяют ткани собственного органа. Статистика связывает описанный диагноз со злоупотреблением алкоголем, угроза заболевания выявлена у пациентов с жёлчнокаменной болезнью.
Легче предотвратить
Болезнь легче и логичнее предотвратить. Предписано вести правильный образ жизни, включающий правильное питание, отказ от употребления вредных алкогольных напитков.
Все ли больные соблюдают перечисленные простейшие правила? Ответ очевиден. Пациентам, уже страдающим от заболевания, следует знать, как восстановить работу органа, что предпринять при обострении панкреатита.
Экспресс-восстановление
Голод не говорит об исключении жидкости. Наоборот, прием влаги увеличивается до трех литров в сутки. Выбирается чистая вода без газа. Разрешено взять минеральную, родниковую или некрепкий отвар из сухофруктов. При введении пищи ограничение по-прежнему распространяется на чаи, кофейные напитки, сахара, масла и молочные продукты. Речь не идёт о запрещённой жареной, копченой, жирной еде.
- Корни длинных прядей под их тяжестью постепенно слабеют, поэтому имеет смысл их немного укоротить, чтобы снизить нагрузку на волосяную луковицу.
- Откажитесь от применения нагревательных приборов — они высушивают кожу головы, делают локоны сухими и ломкими. После мытья позвольте прядям высохнуть самостоятельно.
- Расчесывать их следует часто — в день до пяти раз. Это усиливает кровообращение и улучшает питание корней. Для процедуры используйте деревянную расческу с редкими зубьями — мелкая расческа, когда зацепляется за спутанные волосы, вырывает их с корнем. Продолжительность процедуры около 20 минут.
- Полезен массаж головы с использованием растительных масел — облепиховым, касторовым, репейным, оливковым. Продолжительность массажа примерно минут 15, далее волосы промывают нейтральным шампунем.
- Пользуйтесь специальным с лечебным эффектом шампунем, который вам порекомендовал врач-трихолог.
- Применяйте для питания шевелюры маски, приготовленные из натуральных компонентов, соответствующих вашему типу волос.
В заключение предлагаем рецепт питательной экспресс-маски от выпадения: один желток, по столовой ложке масла растительного и меда, чайная ложечка коньяка. Смесь накладывают на корни волос, утепляют, смывают спустя 15 минут.
Результат лечения алопеции при сахарном диабете в значительной степени зависит от вашего терпения и старания. Чтобы получить положительный эффект в лечении алопеции потребуется не один месяц, но то, что он будет положительный — это не вызывает сомнений.
Механизм развития
Доктора отмечают – хронический панкреатит удаётся держать в рамках, в случае вовремя выявленного и начатого лечения. Своевременное обращение за врачебной помощью увеличивает положительные прогнозы и меньшее проявление опасных последствий. Не лишним окажется посещение здравниц.
Что предпринять для дальнейшей поддержки организма? Вопрос актуальный, если острая боль ушла, но угроза возвращения осталась. Препараты при панкреатите – не единственная панацея. Скорейшему выздоровлению поможет посещение санатория специальной направленности.
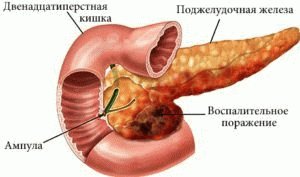
Воспалительное явление затрагивает функции поджелудочной железы: нарушается выделение панкреатического сока в просвет 12 перстной кишки (экзокринная) и выделение инсулина в кровь (эндокринная). Вследствие нехватки инсулина в циркулирующей крови избыточное количество глюкозы не может перейти в печень и мышцы, поэтому разрушает клетки и рецепторы.
Если же воспаление вызвало значительное уменьшение количества панкреатических клеток, вырабатывающих инсулин (из-за замещения жировой или соединительной тканью), то происходит постепенное зарождение сахарного диабета 1 типа (абсолютная недостаточность).
В классическом примере развитие сахарного диабета происходит после хронизации панкреатита. Это может наступить спустя 5 лет. Однако правильное питание, диета и лечение способны отсрочить осложнение сахарным диабетом или ликвидировать его вовсе.
От каких продуктов стоит избавиться, чтобы не навредить больному
Поджелудочная железа в нездоровом виде не способна переваривать многие продукты. Чтобы избежать дополнительной нагрузки на нездоровый орган, рекомендуют выбирать определенный перечень.
Мясные продукты:
- мясо теленка,
- мясо говядины,
- телячьи язык и печень,
- куриное мясо.
- морской язык,
- окунь,
- красная,
- судак.
При болезни поджелудочной железы посещение врача обязательно, но пациенту при помощи правильного питания предписывается предпринять всё необходимое для выздоровления. Питанию уделяется большое внимание.
Молоко –рекомендованы производные (йогурт, простокваша, ряженка), разрешены твердые сыры. Подсолнечное масло, разрешается оливковое и кукурузное. Легкоусвояемые овсяная и гречневая крупы входят в рацион. Небольшое количество макарон. Чтобы восстановить больной орган, придётся ограничить некоторые овощи. Нежелательным будет употребление сырого лука. Разрешаются:
- кабачок,
- огурец,
- свекла,
- морковь.
Из напитков приветствуются шиповниковый и ромашковый чаи, отвары из чернослива и кураги.
Правильный режим питания поможет в кратчайшие сроки восстановить больной орган, избавиться от лишнего веса.
Из рациона питания при диабете и панкреатите исключают многие привычные продукты. Делать это необходимо во избежание серьезных, часто – опасных для жизни осложнений:
- гипер- или гипогликемия, которые могут привести к нарушениям сознания, вплоть до диабетической комы,
- развитие патологий почек, сосудов головного мозга, сердца, сетчатки глаз при длительном течении сахарного диабета, частых декомпенсациях этого заболевания,
- панкреонекроз вследствие разрушения собственными ферментами тканей поджелудочной железы,
- обострение панкреатита, проявляющееся опоясывающими абдоминальными болями, тошнотой, рвотой, метеоризмом, функциональным расстройством желудка, кишечника.

Перечень запрещенных продуктов довольно длинный:
- Овощи: редька, хрен, репа, редис, шпинат, зерновая фасоль, щавель, чеснок.
- Фрукты: цитрусовые, кислые яблоки, ананасы.
- Алкоголь, газировка, крепкий кофе.
- Майонез, кетчупы, томатная паста, другие соусы промышленного производства.
- Молочные продукты с высоким содержанием жира: цельное молоко, сметана, жирные сливки, сливочное масло. Разрешаются нежирные молочные, а лучше – кисломолочные продукты.
- Пища быстрого приготовления, фастфуд.
- Жирное мясо – свинина, баранина. Жирная птица – гусь, утка. Рыба – карп, скумбрия, осетр. Субпродукты – печень, почки.
- Наваристые мясные, рыбные бульоны.
- Мясные, рыбные консервы, колбасы, сосиски.
- Сдобная выпечка, шоколад, мороженое, другие сладости.
- Острые приправы.
- Грибы.
Клиника
Для начала пациента тревожат боли в левой подреберной области. Характер их режущий, появление боли связано с приемом пищи и возникает спустя 2 часа, когда пища поступила в 12-перстную кишку и нуждается в панкреатическом соке. В начальные месяцы-годы панкреатит характеризуется сменой обострения болей и затишьем. При несоблюдении правильного питания боли принимают постоянный характер. Панкреатит переходит в хронический.

Следующим этапом идут неприятные симптомы, связанные с желудочно-кишечным трактом. Обычно они проявляются в виде метеоризма, изжоги, диареи. Практически всегда появляется нарушение аппетита. Эти симптомы связаны с тем, что воспалительный процесс затрагивает все большее количество панкреатических клеток, которые выделяют панкреатический сок. Недостаток сока ведет к неперевариваемости пищи, что сопровождается метеоризмом, изжогой и диареей. Диета поможет справиться с симптомами.
Наблюдается также пониженное содержание глюкозы в крови, так как выделение инсулина приобретает выбрасывающий характер (за один выброс выделяется излишнее количество гормона).
В последней стадии происходит манифестация сахарного диабета. Определенный тип зависит от преобладающего поражения. Либо панкреатических клеток очень мало (1 тип), либо рецепторы клеток тканей перестают воспринимать глюкозу (2 тип).
Диагноз ставит доктор
Плохое самочувствие, вздутие, изменение цвета кожи и глаз, сахарный диабет – последствия болезни поджелудочной железы. Правильно поставить диагноз сможет лечащий врач, требуется обследоваться у гастроэнтеролога.
Узнав о том, что имеется воспаление, больные задаются вопросом – подлежит ли орган полному восстановлению. Как помочь лечению? Как долго идет процесс реабилитации? Не будет лишним узнать больше о поджелудочной железе. Эта часть организма представляет множество клеток, выполняющих определенную функцию – от переработки ферментов до синтезирования гормонов.
Чтобы восстановить поврежденный участок, необходимо знать о степени заболевания. При остром панкреатите структура может быть полностью вылечена. Для лечения острого панкреатита описана отдельная схема с применением лекарственных средств. При хроническом панкреатите ответ бывает положительным и отрицательным. Ситуация зависит от степени повреждения органа. Немаловажными факторами выступают наличие прочих заболеваний и возраст.
Нужно следить за давлением
Артериальное давление – немаловажный показатель состояния человека. Высокое давление говорит об отклонениях в организме. Болевой шок при панкреатите вполне способен спровоцировать скачки. Это станет толчком к непременному вызову скорой медицинской помощи.
Признаки
Частая жалоба во время болезни – изжога. Многим пациентам знакомо жжение за грудной областью. Часто подобное неприятное ощущение говорит о воспалительном процессе в поджелудочной железе. Изжога при панкреатите сопровождается иными неприятными вещами. К примеру, возникает отрыжка.
Медики говорят, что изжога появляется в результате хронического воспаления в органах желудочно-кишечного тракта. На помощь приходят препараты для лечения.
Поджелудочная железа
Нормальная жизнедеятельность и функционирование поджелудочной железы во время панкреатита или сахарного диабета невозможно. В ряде случаев, неправильное питание и лечение, или его отсутствие, способствует тому, что поджелудочная железа перестает функционировать, погибает и требуется хирургическое ее удаление.
После развития воспаления ткань замещается на соединительную и жировую, нормальные клетки сдавливаются, уменьшаются в размерах, атрофируются, перестают выделять сок и инсулин в кровь и в итоге погибают. Гибель клеток приводит к развитию диабета 1 типа. К сожалению, некроз клеток поджелудочной железы невозможно остановить. Однако правильное питание и диета могут отсрочить процесс.

Выпадение волос, которое превышает суточную норму, называется алопецией. Лечением этой патологии занимаются врачи-трихологи совместно со смежными специалистами (эндокринологи, гинекологи, дермато-венерологи и иногда инфекционисты).
Причин повышенной потери волос много: генетика, нарушение гормонального фона, недостаток питательных веществ, инфекционные заболевания.
На основании предрасполагающих факторов трихологи создали классификацию видов алопеции:
- андрогенетическая,
- очаговая,
- рубцовая,
- симптоматическая.
Андрогенетическая алопеция
Волосяные фолликулы на своей поверхности содержат рецепторы к некоторым половым гормонам (тестостерон), которые отвечают за рост волос. При наследственной предрасположенности к гиперандрогениемии (высокая концентрация половых гормонов в крови), повышенной чувствительности к ним рецепторов волосяного ложа, развивается андрогенетическая алопеция.
За счет ухудшения кровотока в коже головы происходит истончение волосяного покрова, который постепенно замещается пушком (последний через 10-12 лет после начала патологического процесса исчезает полностью).
Андрогены относятся к половым гормонам, синтезируются в мужском (в большем количестве) и женском организме. Высокая продукция мужских половых гормонов в организме женщины активирует патологические процессы, которые приводят к повышенной потере волосяного покрова, чрезмерному разрастанию терминальных волосков на бедрах, груди, лице (нередко служит признаком синдрома поликистозных яичников, гиперкортицизма).
Наследственная форма алопеции является самой распространенной — у мужчин до 95 % случаев облысения, у женщин – 20%-80%.
Очаговая алопеция
В развитии очаговой алопеции большую роль играет наследственность. В организме обнаруживаются гены, отвечающие за атаку волосяных фолликулов иммунной системой (аутоиммунный процесс).
Очаги облысения имеют неправильную округлую форму. По мере распространения процесса к одиночному очагу присоединяются вновь появившиеся, которые постепенно сливаются, приводя к полному облысению.
Рубцовая алопеция
Причина рубцовой алопеции – замещение волосяных фолликулов соединительной тканью вследствие травмирования кожного покрова на голове. Часто такое явление наблюдается после обширных термических, химических ожогов, колото-резаных ран, инфекционно-воспалительном поражении кожи.
Симптоматическая алопеция
Облысение при симптоматической алопеции является признаком инфекционного или соматического заболевания.
Поредение волосяного покрова имеет равномерный характер, связано с нарушением процессов формирования волоса.
Одна из самых частых причин развития симптоматической алопеции — патология органов пищеварения, которая приводит к нарушенному всасыванию питательных веществ, витаминов вместе с едой.
Облысение и заболевание поджелудочной
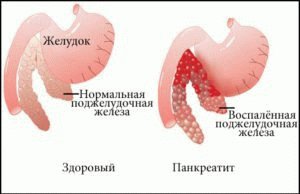
Панкреатит – это нарушение функции поджелудочной железы на фоне ее воспаления. По течению болезнь подразделяется на острую и хроническую.
Воспаленная поджелудочная и выпадение волос – сопутствующие друг другу явления. Разберем, почему редеют волосы при панкреатите.
При окислении глюкозы выделяется несколько молекул энергии. В случае воспаления поджелудочной железы нарушаются процессы утилизирования, накопления глюкозы в крови. Связь дисфункции поджелудочной и выпадения волос заключается в недостаточном поступлении энергии в клетки луковиц, пониженном всасывании витаминов в результате синдрома мальабсорбции.
При остром приступе панкреатита ферменты, которые должны выбрасываться из железы в кишечник, остаются в органе. Железа начинает разрушать собственные ткани, что приводит к деструкции органа. В крови накапливаются токсины и агрессивные ферменты. Это приводит к интоксикации, которая совместно с дефицитом ферментов для усвоения пищи негативно сказывается на росте волос при остром панкреатите.
Выпадение волос при панкреатите в острой форме начинается не сразу. Активная фаза их роста составляет 1-3 года. Плохое кровоснабжение и питание волос сокращает этот период: они становятся тонкими, тусклыми, ломким, после чего усиленно выпадают.
Ухудшается качество волосяного покрова при хроническом панкреатите. В результате длительного воспалительного процесса на первое место выступает не интоксикация, а постоянная нехватка ферментов для нормального переваривания и всасывания пищи, белково-энергетический дефицит.
Усиленное выпадение волос может быть признаком хронического гастродуоденита, когда развивается железо- или В12-фолиеводефицитная анемия. Хроническое воспаление в стенке желудка приводит к дефициту фактора Кастла, который осуществляет нормальное всасывание фолиевой кислоты. К проявлениям анемии относят: облысение, слабость, побледнение кожи, ломкость ногтей, извращение вкуса.
Облысение также встречается при гипотиреозе (сниженная выработка гормонов щитовидной железы), аутоиммунном тиреоидите, адреногенитальном синдроме, орнитозе (острое инфекционное заболевание, источником которого часто выступаю домашние попугаи, голуби), синдроме Штейна-Левенталя (склерополикистоз яичников), себорейном дерматите, псориазе.
Таким образом, выделяют большое количество причин облысения: генетическая предрасположенность, патология пищеварительной системы, эндокринные и кожные заболевания. При своевременном обращении к врачу процесс облысения можно остановить и даже повернуть вспять.
Возможностью выпить кофе при панкреатите больные интересуются часто. Во многих источниках говориться, что он строго запрещен. Однако не все больные готовы с этим смириться. Кофе тонизирует, поднимает настроение. Многие люди начинают с него свое утро и не представляют жизнь без этого напитка. Как же быть в такой ситуации?
Какой вред может быть от напитка?
Опасности употребляемого при панкреатите продукта:
- Кофеин раздражает слизистую желудка и негативно влияет на поджелудочную железу.
- Напиток не только стимулирует нервную систему, он также запускает секрецию пищеварительной системы. В итоге ферменты, которые выделяет поджелудочная, начинают ее же переваривать.
- От него усиливается аппетит, а переедание запрещено при панкреатите.

Он замедляет всасывание некоторых полезных веществ из пищи, таких как железо, фосфор, кальций, витамины группы В.
- Быстрорастворимый кофе опасен химическими добавками, которые входят в состав продукта.
- Искусственный кофеин, который входит в состав растворимого напитка, тонизирует 2 часа, после чего наступает противоположный эффект. Может наблюдаться сонливость, заторможенность, снижение работоспособности.
Так что можно сказать с уверенностью: при обострении болезни напиток запрещен. Но как быть при хроническом панкреатите? В стадии ремиссии разрешено пить кофе, но при этом следует соблюдать такие правила:
- Перед употреблением следует проконсультироваться с доктором, сдать анализы, сделать УЗИ.
- Следует выбирать натуральный и качественный напиток.
- Не употреблять слишком крепкий кофе.

Не пить его натощак. Необходимо хорошо позавтракать, лучше, если это будут обволакивающие продукты: овсяная каша, йогурт и т. д. Через полчаса можно наслаждаться горячим напитком.
- Кофе с молоком при панкреатите более безопасный. Необходимо разбавлять его в соотношении 1:1. Кофейно-молочные напитки также тонизируют и поднимают настроение.
- Нельзя пить больше двух чашек в день.
- Если после употребления появилась опоясывающая боль, тошнота, изжога, нужно отказаться от приема напитка.
Чем можно заменить?
Чтобы заменить любимый напиток, можно попробовать зеленый кофе. Он разрешен при воспалении поджелудочной железы, так как благотворно влияет на организм. Основные его достоинства:
- При его употреблении снижается риск заболевания сахарным диабетом.
- Напиток очищает организм от свободных радикалов.
- Уменьшает отложение жиров в организме. Благодаря ему можно хорошо снизить вес.

Он хорошо тонизирует, но, в отличие от обжаренного аналога, не действует агрессивно на органы пищеварения.
- Напиток помогает при мигренях.
- Улучшает лимфодренаж.
- Укрепляет стенки сосудов и улучшает кровообращение.
- После чашки зеленого кофе повышается концентрация внимания и улучшается память.
Альтернативой черному кофе может стать цикорий, который по вкусу и цвету похож на оригинал. Он содержит большое количество витаминов, которые:
- улучшают работу сердца,
- делают красивыми волосы и кожу,
- препятствуют старению организма,
- укрепляют кровеносные сосуды,
- восстанавливают силы.
Недостатки напитка:
- При употреблении накапливаются в организме свободные жирные кислоты, как после фастфуда.
- При декофеинизации (удаление кофеина из кофе) используются различные химические соединения, которые могут навредить поджелудочной железе.
- Если злоупотреблять напитком, может наблюдаться сонливость, апатия и даже депрессия.
- Часто производители кофе без кофеина используют искусственные ароматизаторы и всевозможные добавки, которые негативно влияют на пищеварительную систему.
Лечебные средства
Медикаментозное лечение назначается с учетом сложности и давности заболевания. Желчесодержащие средства способствуют активизации выделительных процессов желчи, влияют на переваривание и активность в тонком кишечнике. Желчегонные средства быстро всасываются в кровеносную систему, попадая в печень, усиливают секрецию желчных кислот в желчные капилляры.
В результате, желчь становится текучей. Один из препаратов – одестон. Это желчегонное средство применяется при застоях желчи. Действие направлено на изгнание желчи из протоков, в результате, снимается боль. Кроме главной задачи – лечить поджелудочную железу, препарат выполняет иную важную задачу – выводит холестерин.
При заболевании не стоит спешить с медикаментами. Лекарственный препарат назначает врач после постановки диагноза. В случае сильной боли до приезда скорой медицинской помощи разрешается принять спазмолитик. Это временно успокоит больной орган. На больную область необходимо наложить холод. От спазма пригодится «но-шпа». Это не таблетки для лечения, но обеспечивают обезболивающий эффект.
Препаратов для панкреатита немало. Выбор отдайте средствам, убирающим признаки болезни, восстанавливающим поврежденные клетки. Часто в назначениях врачей присутствует лекарство эссенциале форте. Примерный курс лечения составляет одну четвертую года. Лечебный препарат привлекает минимальным количеством побочных эффектов. Улучшая обмен веществ в организме, фосфолипиды, содержащиеся в лекарстве, стабилизируют желчь.
При хроническом панкреатите кислотность желудочного сока высокая. Как последствие – страдает поджелудочная железа, на орган приходятся большие нагрузки. Чтобы уменьшить секреторную функцию, врач рекомендует применять ранитидин. Лекарство облегчает работу поджелудочного органа. Препарат вводят внутривенно, назначаются и таблетки.

При панкреатите поджелудочной железы в острый период назначают комплекс амилазы, протеазы и липазы, или панкреатин. Это основа для ферментных препаратов, преследующих заместительную цель. В ряде случаев в эту базовую основу добавляют желчесодержащие компоненты или ферменты, либо вещества, направленные на подавление метеоризма.
Растения-помощники
Восстановить железу призваны и природные компоненты. Растения – отличные помощники в деле борьбы с заболеванием. Так, активные вещества, содержащиеся в растении золотой ус, дают положительный терапевтический эффект. Траву применяют в двух видах:
- в виде отвара,
- в виде масла.
Иной растительный компонент, активно применяемый при лечении поджелудочной железы – стевиозид. Это натуральный подсластитель из растения стевия. Из-за полезных свойств применяется для лечения многих заболеваний.
Панкреатит и сахарный диабет обязательно лечатся комплексно. Параллельно с медикаментозной терапией больные обязаны придерживаться диетического питания. Подобный подход позволит избежать осложнений, добиться стойкой ремиссии, улучшить качество жизни больных.
Основные принципы питания при панкреатите и расстройствах пищеварения
Основные правила питания при панкреатите заключаются в сбалансированности питательной ценности употребляемых продуктов. Необходимо увеличить количество белка, уменьшить потребление простых углеводов и оптимизировать число растительных и животных продуктов. Еда, содержащая протеин, благотворно влияет на течение заболеваний поджелудочной железы.
Для лечения обострившегося и хронического воспалительного процесса поджелудочной железы разработана специальная диета стол № 5п. При диабете применяется стол № 9.
Для больных панкреатитом важно не провоцировать сильного выделения желудочного сока, как и при язве желудка. Повышенное содержание соляной кислоты вызывает продукцию гастрина. Гормон стимулирует секрецию поджелудочной железы, её пищеварительных ферментов и инсулина. Из рациона требуется исключить острую и кислую пищу, блюда, подвергшиеся жарке и копчению. Запрещено употреблять алкоголь.
Диета при язве, как и при панкреатите, предполагает готовить блюда на пару или отваривать, перетирать и подавать в теплом виде. Механическое воздействие и температурные перепады неблагоприятно действуют на слизистую желудка, вызывают воспаление и продукцию поджелудочных энзимов.
Продукты, которые можно и нельзя при панкреатите и диабете
Рацион питания больных в каждом отдельном случае подбирается индивидуально, с оглядкой на сопутствующие патологии. Диета при панкреатите и сахарном диабете должна также учитывать вкусовые предпочтения и непереносимость конкретных продуктов и в то же время призвана компенсировать недостаток питательных веществ.
При диабете в рационе питания больных включается достаточное количество белковой пищи. Продукты, богатые протеином, медленно расщепляются и не вызывают скачков сахара в крови, рекомендуются для диабетиков.
При обострении хронического воспалительного процесса из рациона исключают рисовую, овсяную и манную каши. Предпочтение отдается гречке. Хлеб нужно выбирать серый, и прежде чем съесть, его подсушивают. Свежая и сдобная выпечка, особенно при гастрите с пониженной кислотностью, вызывает гниение плохо переваренной пищи.
Это усложняет расщепление углеводов, увеличивает нагрузку на поджелудочную железу и приводит к скачкам сахара в крови. При диабете в лёгкой форме и хроническом панкреатите разрешается кушать сухарики и бублики. Эти изделия сравнительно малокалорийны. Баранки и сушки лучше размачивать в чае. Такое щадящее питание не раздражает слизистую и обогащает меню больного.
Овощи и фрукты при обострении заболеваний необходимо поддавать тепловой обработке. Во время ремиссии разрешено поедать сырыми. Кислые фрукты: яблоки, сливы и др. при острой фазе заболевания противопоказаны. Кроме того, что эти фрукты стимулируют выработку желудочного и панкреатического соков, слива при панкреатите усиливает диарею и ухудшает течение заболеваний.
Хорошо при сахарном диабете пить обезжиренное молоко и молочные продукты, разрешены они и при панкреатите. Благодаря аминокислотам и ферментам молокопродукты легко усваиваются, а наличие белка, кальция и других микро и макроэлементов способствует затиханию воспаления и восстановлению функций организма.
Также в рационе нужно пересмотреть качество жиров. Диета при панкреатите и язве запрещает сало свиней, говяжий жир и бараний. Предпочтение лучше отдать нежирному мясу (курице, телятине) и речной рыбе. В рационе обязательно должны присутствовать растительные жиры: оливковое, льняное и другие. Они целебно действуют на восстановление клеточных структур, нормализуют холестерин и жировой обмен.
Больным запрещаются шоколад и какао. Острые чеснок, лук и редька при панкреатите вызывают резкие боли и сильную диарею даже при стойкой ремиссии.
Значительно обогащают питание различные травы и пряности. Они насыщают организм антиоксидантами, помогающими выводить токсины. Но нужно быть осторожными, принимая в пищу зелень при панкреатите. Эфирные масла и органические кислоты раздражают слизистую желудка и провоцируют избыточную секрецию панкреаферментов.
Поэтому щавель, шпинат и салат противопоказаны при этом заболевании. При длительной ремиссии больному разрешается использовать в приготовлении пищи другие травы: базилик, кинзу, чабрец и другие. Самыми безопасными считаются укроп, сельдерей, тмин, фенхель и петрушка при панкреатите. Суточная норма этих пряностей подбирается индивидуально, в зависимости от переносимости отдельных продуктов и сопутствующих осложнений.