Катаракта представляет собой помутнение хрусталика, которое постепенно снижает качество зрения и при отсутствии правильного лечения заканчивается полной утратой зрительной функции.
Глазной хрусталик представляет собой орган, ответственный за фокусировку световых лучей на глазной сетчатке. По сути это линза, размещенная между радужной оболочкой глаза и стекловидным телом, которая пропускает и преломляет лучи света. В молодом организме хрусталик, как правило, имеет эластичную и прозрачную структуру, он легко меняет свою форму под управлением глазных мышц, свободно «настраивает» нужную резкость, благодаря чему глаза хорошо видят на любых расстояниях.
С возрастом хрусталик становится более плотным, менее эластичным и теряет прозрачность. Такое состояние помутнения и называют катарактой. Она может быть частичной или полной, в зависимости от того, какая площадь глазного хрусталика является непрозрачной. Помутневший орган хуже пропускает световые лучи внутрь глаза, мешает их правильному преломлению и фокусировке. В результате у пациента снижается зрительная резкость, контуры рассматриваемых объектов кажутся размытыми, нечеткими, возникает ощущение «пелены» перед глазами.
Что это такое?
Простыми словами, катаракта представляет собой глазное заболевание, при котором происходит помутнение одной из структурных единиц человеческого глаза, а именно – хрусталика. В норме хрусталик глаза абсолютно прозрачный, благодаря чему через него свободно проходят световые лучи и фокусируются на сетчатке, откуда изображение “,картинки”, окружающего мира передается в головной мозг по зрительному нерву.
Таким образом, прозрачность хрусталика является одним из необходимых условий хорошего зрения, поскольку, в противном случае, световые лучи даже не попадут на сетчатку глаза, вследствие чего человек не сможет видеть в принципе.
Механизм развития болезни
Катаракта – это заболевание глаз, основной признак которого заключается в помутнении хрусталика, прозрачного тела, имеющего сферическую форму двояковыпуклой линзы с разными радиусами передней и задней кривизны. Располагается между стекловидным телом и радужкой за зрачком. Покрыт эластичной прозрачной оболочкой, которая защищает от внешних повреждений. Хрусталик, преломляя световые лучи, концентрирует их на сетчатке.
Импульсы от физико-биохимических процессов, вызывающих раздражение нервных окончаний, направляются в кору головного мозга по зрительным нервам, где и сформировывается четкий образ объектов, находящихся перед человеком.
Физиологическое состояние хрусталика – это его эластичность и прозрачность. В зависимости от расстояния до осматриваемого предмета, мгновенно меняет свою форму. В результате увеличиваются или уменьшаются сила преломления светового луча и радиусы кривизны. Таким образом, происходит фокусирование рассматриваемых предметов на сетчатке. Благодаря этим беспрерывным процессам человек одинаково хорошо может рассматривать предметы на отдаленном и на близком расстоянии.
Химический состав хрусталика, который омывается внутриглазной жидкостью – это минеральные элементы, белки, вода. Он не снабжен нервными клетками, кровеносными сосудами. Постоянно в глазу вырабатывается внутриглазная жидкость. Именно с ее помощью осуществляются в хрусталике обменные процессы.
Различные причины приводят к нарушению этого биохимического процесса обмена, накоплению продуктов распада и радикалов, разрушению белковых прозрачных структур хрусталика. Ухудшается его эластичность, процесс аккомодации, способность пропускать адекватно световые лучи. Это приводит к ухудшению зрения. Медицинская статистика говорит о том, что почти 20 миллионам человек всего мира поставлен этот диагноз. После 80 лет трудно найти человека, который бы не страдал этим заболеванием. Многие из них ослепли в результате неэффективного лечения или его отсутствия.
Развитие недуга можно отстрочить на некоторое время, но чем старше человек, тем больше вероятность развития патологии зрения. Сегодня болезнь значительно помолодела и уже 40 летние люди, независимо от пола, страдают от этого недуга. Только за год в мире выполняется более 15 миллионов операций по удалению катаракты. Выросло и количество детей с врожденной патологией. Было проведено изучение долголетия и уровни смертности у больных с катарактой.
Результаты исследования показали, что у больных, которым была сделана операция – смертность и прогрессирование заболевания на 40% ниже, чем у больных, не прошедших через оперативное вмешательство. Результаты доказали, что на долголетие и качество жизни человека положительное влияние оказывает коррекция зрения.
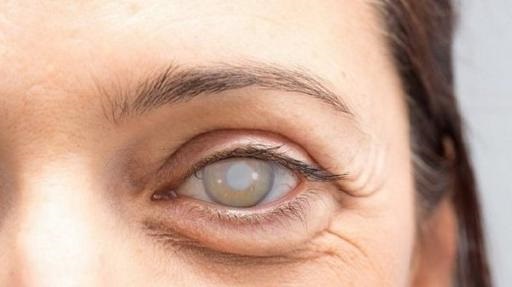
Приобретенная катаракта
Если помутнение хрусталика происходит в процессе жизни человека, такую форму заболевания называют приобретенной. Ее отличительной особенностью является постоянное прогрессирование. Разновидности катаракты в этом случае определяются причинами ее возникновения. Выделяют старческую, травматическую, токсическую и другие формы патологии.
По локации помутнения приобретенную катаракту делят на следующие типы:
- ядерная — для нее характерно коричневое или желтое окрашивание центральной части глазного хрусталика. При таком типе патологии дальнее зрение размыто больше, чем ближнее,
- задняя субкапсулярная — при ней помутнение локализуется на задней поверхности хрусталика, нередко формирует бляшку. Человек с таким типом катаракты может жаловаться на трудности при чтении, эффект сияния,
- кортикальная — помутнение хрусталика имеет радиальную форму и локализуется в периферической зоне хрусталика. Такое поражение часто происходит бессимптомно, пока не затронет центральную часть органа.
Главным фактором успешного лечения приобретенной катаракты является своевременное обнаружение симптомов и ранняя диагностика.
Врожденная катаракта
Врожденное помутнение хрусталика, по данным врачей, составляет свыше 50% всех врожденных глазных дефектов и считается одной из главных причин плохого зрения и слепоты у детей раннего возраста. В зависимости от того, сколько глаз затрагивает данная патология, она может являться двусторонней или односторонней.
По локализации помутнения она делится на несколько видов:
- слоистая — является самой распространенной, затрагивает несколько слоев хрусталика от ядра до периферии, всегда оказывает существенное влияние на качество зрения,
- ядерная — затрагивает оба глаза и почти всегда носит наследственный характер, в большинстве случаев сильно снижает зрение (до 0,1),
- капсулярная — для нее характерно помутнение задней или передней капсулы хрусталика, снижение остроты зрения напрямую зависит от степени помутнения капсулы. Может возникать у ребенка из-за болезни беременной матери или внутриутробного воспаления,
- полярная — при таком типе врожденной катаракты помутнение затрагивает два глаза, распространяется не только на капсулы, но и на вещество хрусталика у заднего или переднего полюса. Влияние на зрение зависит от формы и размера помутнения,
- полная катаракта, при которой помутнение распространяется на весь хрусталик, почти всегда является двусторонней. Ребенок в данном случае ничего не видит, но может испытывать светоощущения. Полная катаракта может развиться еще в материнской утробе или в первые недели после появления на свет. Нередко сочетается с косоглазием, нистагмом, микрофтальмом и другими дефектами развития зрительных органов,
- осложненная катаракта возникает из-за тяжелых заболеваний или инфекций (вирусная краснуха, диабет). Обычно сопровождается другими врожденными пороками развития: глухотой, пороком сердца и т.п.
Детям, появившимся на свет с врожденным помутнением хрусталика, врачи рекомендуют как можно раньше провести оперативное лечение. Если этого не сделать своевременно, ребенок может получить пожизненную слепоту.
Поскольку на первом году жизни зрительная функция малыша только формируется, глаз с мутным хрусталиком становится невосприимчив к изображению, и световые лучи перестают стимулировать сетчатку. Вот почему при запущенной форме врожденной катаракты зрение может не восстановиться даже после операции. Чтобы сохранить зрительную функцию, офтальмологи рекомендуют удалять помутневший хрусталик в течение двух месяцев после рождения.
Главным отличием врожденной катаракты от приобретенной является непрогрессирующая форма.
Причины катаракты
Наиболее частые причины приобретенной катаракты:
- возрастные изменения в хрусталике, приводящие к нарушению в нем обмена веществ,
- длительное воздействие радиационного или ультрафиолетового излучения,
- проникающие ранения или контузии глаза, затрагивающие хрусталик,
- некоторые инфекционные, аутоиммунные или эндокринные заболевания (сахарный диабет, гипопаратиреоз, ревматоидный артрит),
- местные процессы (глаукома, иридоциклиты, дистрофии увеального тракта),
- длительный прием некоторых лекарственных препаратов (например, кортикостероидов),
- воздействие токсических веществ, перенесенные операции на глазном яблоке.
Развитию катаракты может способствовать неблагоприятная экологическая ситуация, нехватка некоторых витаминов в рационе, обменные нарушения, активное курение.
Причинами врожденной катаракты у ребенка могут быть такие заболевания матери:
- тяжелая форма сахарного диабета,
- болезни щитовидной железы (гипотиреоз),
- нехватка кальция в организме,
- токсоплазмоз,
- перенесенная во время беременности краснуха,
- прием некоторых лекарственных препаратов.
Первичные катаракты встречаются крайне редко (5:100 000) и имеют довольно благоприятное течение. Как правило, острота зрения у малышей не падает ниже 0,3. Проведение операции необходимо лишь в некоторых случаях. Однако стоит помнить о том, что врожденные помутнения хрусталика у детей могут сочетаться с тяжелыми пороками развития. В таком случае прогноз бывает крайне неблагоприятным.
Симптомы катаракты
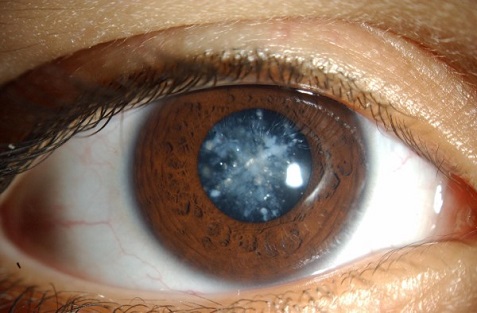
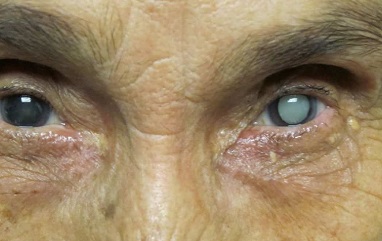
Наиболее частым симптомом катаракты (см. фото) является снижение остроты зрения. В зависимости от расположения помутнения в хрусталике (в центре или на периферии) зрение может снижаться или оставаться прежним. Если катаракта начинает развиваться на периферии хрусталика, пациент может не отмечать никаких изменений в остроте зрения. Такую катаракту обнаруживают случайно во время профилактического осмотра у офтальмолога. Чем ближе к центру располагается помутнение в хрусталике, тем серьёзней становятся проблемы со зрением.
При развитии помутнений в центральной части хрусталика (его ядре) может появиться или усилиться близорукость, что проявляется улучшением зрения вблизи, но ухудшением зрения вдаль. В связи с этим людям с катарактой очень часто приходится менять очки. Многие пожилые пациенты нередко отмечают, что утерянная способность читать и писать без плюсовых очков на некоторое время необъяснимым образом возвращается. При этом предметы видны нечётко, контуры размыты. Изображение может двоиться. Зрачок, который обычно выглядит чёрным, может приобретать сероватый или желтоватый оттенок, а иногда белый, как при набухающей катаракте.
Люди с катарактой могут предъявлять жалобы на повышенную или сниженную светочувствительность. Так, одни пациенты отмечают, что мир вокруг стал более тусклым, другие – что смотрят на окружающие предметы будто через «запотевшее стекло» или плёнку. Все перечисленные симптомы являются показанием для обращения к врачу.
К другим симптомам катаракты у взрослых относятся:
- Изменение цвета зрачка (зрачок становится белесым, желтоватым или сероватым),
- Ухудшение цветовосприятия,
- Непереносимость яркого света и, в то же время, снижение зрения в темное время суток,
- Появление бликов, ореолов, штрихов, пятен,
- Быстрая утомляемость глаз.
Также, помутнение хрусталика встречается у детей. Катаракта у детей может быть врождённой или приобретённой, односторонней (поражает один глаз) или двусторонней (поражает оба глаза). При двусторонней катаракте развитие болезни бывает асимметричным (поражение одного глаза сильнее другого). Катаракта может возникать в различных частях хрусталика, а размер поражения может варьироваться[9]. Врождённая катаракта у ребёнка может проявляться косоглазием, наличием белого зрачка, снижением зрения, что нередко обнаруживается по отсутствию реакции на бесшумные игрушки.
Причины врождённой катаракты:
- Внутриутробная инфекция (краснуха, цитомегаловирус, сифилис),
- Последствия препаратов, принимаемых во время беременности (глюкокортикостероиды, витамин А),
- Воздействие ионизирующего излучения во время беременности,
- Метаболические расстройства у матери (сахарный диабет),
- Врождённая изолированная катаракта, не сопровождающаяся другими наследственными заболеваниями,
- Системные заболевания (хромосомные мутации, заболевания опорно-двигательного аппарата, заболевания и расстройства центральной нервной системы, почечная недостаточность, дерматологические нарушения, заболевания подкожно жировой клетчатки).
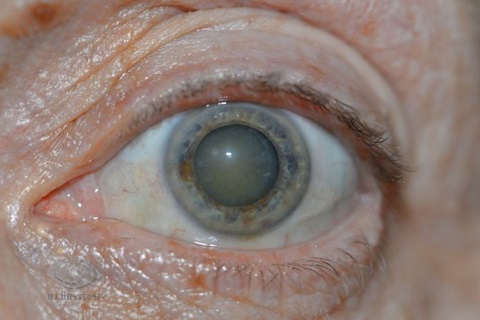
Стадии катаракты
Заболевания глаз катаракта, симптомы которой проявляются в разной степени в зависимости от прогрессирования недуга, в своем развитии имеет 4 основные стадии:
| Стадия | Внешние признаки | Ощущения |
|---|---|---|
| Начальная | Хрусталик начинает мутнеть в центральной части. | Зрение незначительно падает (0,4-0,5 диоптрий), окружающие предметы двоятся, делаются размытыми. |
| Незрелая | Хрусталик увеличивается, мутнеет сильнее, в центре зрачка видно серое или белесое пятно, но края зрачка еще черные. | Падение зрения прогрессирует, возможно возникновение осложнения в виде глаукомы. |
| Зрелая | Хрусталик мутнеет полностью, зрачок полностью молочно-белый. | Зрение слабое, на уровне ощущения света – человек практически ослеп. |
| Перезрелая | Хрусталик уменьшается в размерах, при наклоне головы перемещается, радужка подрагивает. Центр зрачка желтеет, его окружает ткани бело-серого цвета. | Хрусталик полностью распадается, человек слепнет. |
Для перехода болезни от первой к четвертой стадии проходит от 6 до 20 лет. Очень важно обратить внимание на ранние симптомы катаракты, в этом случае с болезнью справиться можно и не прибегая к оперативному вмешательству.
Что будет, если не лечить?
Если катаракта была вовремя не диагностирована и не лечена, то она может привести к таким осложнениям, как:
- Полная слепота или амавроз. Именно катаракта стоит на первом месте среди болезней, приводящих к абсолютной потере зрения. При этом слепота не наступает резко, она надвигается постепенно. Если начать лечение вовремя, то этого осложнения удастся избежать. Диагноз амавроз ставится, когда зрение полностью утрачено.
- Вывих хрусталика. Это осложнение характеризуется тем, что происходит его полное смещение и отрыв от державшей связки. Зрение при этом резко ухудшается, а сам хрусталик подлежит обязательному удалению.
- Факолитический иридоциклит, который проявляется в воспалении ресничного тела и радужки. Человек испытывает сильные боли в глазу и голове, сосудистая сеточка становится синюшного или красного цвета, зрачок плохо двигается. Когда острый процесс будет устранен, встает вопрос об удалении хрусталика.
- Факогенная глаукома характеризуется вторичным увеличением давления внутри глаза из-за того, что хрусталик увеличивается в размерах. Хрусталик требует удаления и проводится терапия, направленная на снижение давления.
- Обскурационная амблиопия. Это осложнение часто проявляется у детей и становится следствием врожденной катаракты. Характеризуется тем, что сетчатка, не получающая сигналы извне, атрофируется и перестает функционировать, хотя до этого была здоровой. Лечение этого осложнения только хирургическое.
Чтобы избежать столь грозных осложнений, болезнь нужно вовремя диагностировать и лечить под руководством профессиональных врачей. Обращаться за помощью следует при проявлении первых симптомов.
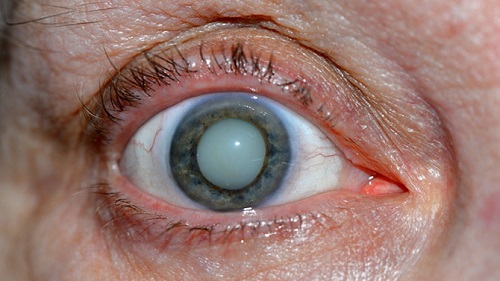
Зрелая катаракта
Диагностика
Диагностика катаракты производится на основании осмотра врача-офтальмолога и данных инструментальных обследований. Осмотр заключается в рассматривании радужки и зрачка глаза, в ходе которого врач видит очаги помутнений бело-серого цвета, расположенные в различных частях хрусталика. При этом если свет направлен в глаза пациента, то помутнения видны в виде хлопьев серого или серо-белого цветов. Если же глаз рассматривается в проходящем свете, то помутнения видны в виде черных полос или пятен на красном фоне. Именно наличие таких помутнений заставляет офтальмолога заподозрить катаракту.
Далее для подтверждения диагноза и выяснения вида катаракты врач производит ряд инструментальных исследований:
- Визометрия – определение остроты зрения.
- Периметрия – определение полей зрения.
- Офтальмоскопия – осмотр глазного дна.
- Тонометрия – измерение внутриглазного давления.
- Биомикроскопия – осмотр глаза при помощи щелевой лампы (именно этот метод является решающим для подтверждения катаракты, поскольку в ходе такого осмотра врач точно может увидеть количество и форму помутнений в хрусталике).
- Цветовое тестирование (направлено на выяснение того, насколько хорошо человек различает цвета – очень важно для выявления катаракты, поскольку при данном заболевании способность различать цвета резко ухудшается).
- Рефрактометрия и офтальмометрия производятся для определения линейных параметров глаза – длины глазного яблока, толщины хрусталика и роговицы, радиуса кривизны роговицы, степени астигматизма и т.д. Измеренные параметры позволяют врачу рассчитать характеристики искусственного хрусталика, который оптимально подойдет человеку и может быть вставлен в глаз в ходе операции.
- Ультразвуковое сканирование глаза – проводится для исключения других заболеваний глаза, таких, как отслойка сетчатки, кровоизлияния, деструкция стекловидного тела.
- Обследование на ОКТ (оптическом когерентном томографе) – позволяет определить все параметры глаза, выявить вид катаракты и оптимальный вариант операционного лечения, кроме того, обследования на ОКТ можно использовать для динамического наблюдения за состоянием глаза и зрением как после операции, так и на этапе подготовки к ней или в ходе проводимого консервативного лечения.
Если помутнение хрусталика очень сильное, вследствие чего невозможно осмотреть глазное дно, то проводят исследование механофосфена и феномена аутоофтальмоскопии, которые позволяют определить состояние сетчатки.
Лечение катаракты
При появлении симптомов катаракты самым эффективным лечением признано оперативное вмешательство. Для операций нет ограничений по возрасту, поэтому решение о ее проведении больной принимает самостоятельно. Хирургическое лечение противопоказано при гипертонии, сахарном диабете, хронических заболеваниях в стадии декомпенсации.
Современная хирургия предусматривает следующие виды операций:
- Ультразвуковая факоэмульсификация. Малоинвазивная хирургическая процедура, во время которой выполняется микроразрез в оболочке глаза. После этого в него вводится специальная игла, которая разрушает помутневшую массу хрусталика ультразвуком. После извлечения раздробленных фрагментов выполняется имплантация интраокулярной линзы.
- Интракапсулярная экстракция. Радикальный и травматичный метод, который отличается тем, что во время операции полностью удаляется хрусталик и связочный аппарат, после чего выполняется имплантация складной линзы. Методика применяется, если имеются противопоказания к проведению малоинвазивных операций.
- Экстракапсулярная экстракция — травматичный и недорогой вид хирургического лечения. Методика основана на извлечении помутневшего содержимого хрусталика и внедрения искусственной линзы через разрез в оболочке глаза. При таком способе оболочка хрусталика не удаляется. После операции следует тяжелый период реабилитации.
- Лазерная факоэмульсификация. Самая современная малоинвазивная методика, не вызывающая послеоперационных осложнений. Отличается тем, что для разрушения помутневшего хрусталика вместо механической иглы и ультразвука используют лазер. Продолжительность операции составляет не более 10-15 минут.
Современным стандартом хирургии катаракты является ультразвуковая факоэмульсификация с имплантацией ИОЛ. При этом через разрез около 3 мм в переднюю камеру глаза вводится ультразвуковой наконечник прибора-факоэмульсификатора, под действием которого вещество хрусталика превращается в эмульсию и аспирируется из глаза. Аналогичный алгоритм используется при лазерной факоэмульсификации катаракты, в ходе которой для дробления хрусталика используется лазерный излучатель.
Многочисленных варианты факоэмульсификации катаракты позволяют одновременно решать сопутствующие задачи: корректировать роговичный астигматизм (факоэмульсификация с мягкой торической ИОЛ), пресбиопию (факоэмульсификация с мультифокальной ИОЛ), одномоментно проводить хирургическое лечение глаукомы (факоэмульсификация катаракты с ИОЛ + антиглаукоматозная операция) и др.
Лечение катаракты цены
Примерный уровень цен лечения катаракты в Москве и СПБ приведен ниже:
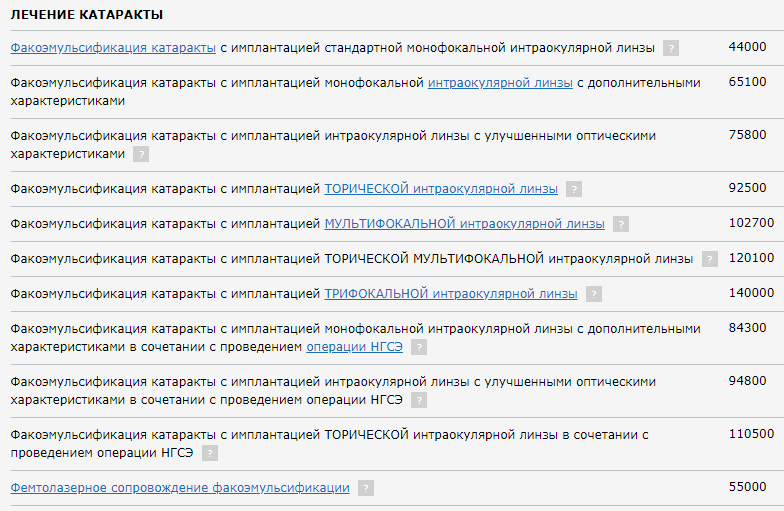
Стоимость микрохирургических операций указана для одного глаза.
Консервативное лечение: капли от катаракты
Консервативная терапия показана только на начальном этапе созревания катаракты. Но даже в этом случае медикаменты не смогут рассосать имеющиеся очаги помутнения (незначительные улучшения отмечаются только при использовании Квинакса). Основная задача капель от катаракты заключается в замедлении ее прогрессирования.
Поскольку нередко причины возникновения помутнений неясны, консервативное лечение не является достаточно эффективным. Чаще всего офтальмологи назначают заместительную терапию: капли с веществами, которых, по подозрениям, не хватает глазам для нормального функционирования.
Квинакс
Способствует разрушению белков, которые формируются в хрусталике при катаракте. Активные вещества Квинакса не абсорбируются, но обеспечивают эффективную терапию помутнения. Бесспорным преимуществом препарата являются минимум побочных эффектов и отсутствие взаимодействия с другими лекарствами. Капли разрешены беременным и детям.
Квинакс активизирует ферменты внутриглазной жидкости в передней камере глаза, тем самым поддерживая нормальную гидродинамику органов зрения и обеспечивая расщепление белков. Препарат прописывают при старческом, врожденном, травматическом и вторичном видах катаракты.
Нельзя закапывать капли на контактные линзы. Может вызывать временные изменения зрения. Если подобное явление возникает, следует воздержаться от деятельности, которая подразумевает напряжение зрительной системы.
Тауфон
Эти лекарственные капли предназначены для лечения и профилактики патологий хрусталика. Тауфон способствует регенерации тканей глаза путем нормализации метаболизма и улучшения процессов обмена. При старческой, травматической и лучевой катаракте Тауфон назначают на 3 месяца и более.
Самый частый побочный эффект – аллергическая реакция. Препарат не рекомендован детям и пациентам с чувствительностью к таурину.
Офтан катахром
Средство эффективно при лечении катаракты, содержит никотинамид, аденозин и цитохром С. Активные вещества способствуют нормализации метаболизма в хрусталике, ускорению восстановления и процессов окисления. Офтан катахром является антиоксидантом, который не всасывается в кровоток.
Препарат разрешен для использования при беременности. Среди самых частых побочных эффектов можно выделить аллергию, ощущение жжения и пощипывания в глазах. Крайне редко при использовании капель повышается артериальное давление, возникают тошнота, отдышка и головокружение.
Средство не назначают детям и людям с повышенной чувствительностью к компонентам. При возникновении раздражения следует отказаться от вождения и управления потенциально опасной техникой.
Профилактика катаракты
Безусловно, предотвратить заболевание проще, чем его лечить. Однако, глазная катаракта –, это проявление крайней степени старения организма, если мы говорим о пациенте с возрастной катарактой.
Поэтому наиболее важные рекомендации для пациентов с катарактой глаза можно отнести к категории общих рекомендаций по соблюдению норм и правил здорового образа жизни: не курить, не злоупотреблять алкоголем, стараться не иметь избыточный вес, регулярно заниматься физическими упражнениями, избегать негативного нервно-эмоционального фона. Эти рекомендации, казалось бы, носят общий характер и направлены на профилактику не только катаракты. Однако, как показывает практика, хотя их соблюдение полностью и не ограждает человека от возникновения катаракты, но очевидное их несоблюдение вполне может способствовать помутнению хрусталика глаза.
Тем не менее, профилактика катаракты содержит и специальные рекомендации, к которым относятся: защита глаз от ультрафиолета и микроволновых излучений –, как активных стимуляторов образования свободных радикалов, осторожность при приеме лекарств, повышающих фотосенсибилизацию тканей, что касается стероидных препаратов, противоаллергических средств, транквилизаторов, антидепрессантов и некоторых противозачаточных средств. Не надо злоупотреблять кофе и кофеинсодержащими напитками.
Особого внимания требует самоконтроль за уровнем сахара крови, подбор оптимального метода лечения с обязательным врачебным контролем даже начальных проявлений сахарного диабета, который является одним из главных врагов органа зрения.
Прогноз при катаракте
Несмотря на быстроту проведения и относительную безопасность экстракции катаракты, в 1-1,5% наблюдений в постоперационном периоде могут развиваться воспалительные реакции (увеиты, иридоциклиты), подъем ВГД, смещение ИОЛ, кровоизлияние в переднюю камеру глаза, отслойка сетчатки, вторичная катаракта. При полном смещении ИОЛ производится витрэктомия и шовная фиксация дислоцированной ИОЛ.
Наиболее серьезный прогноз в отношении зрительной функции сопряжен с врожденной катарактой, поскольку в этом случае, как правило, имеют место изменения в нервно-рецепторном аппарате глаза. Хирургическое лечение приобретенной катаракты, в большинстве случаев приводит к достижению приемлемой остроты зрения, а нередко – и восстановлению трудоспособности пациента.